 ANATOMÍA APLICADA
ANATOMÍA APLICADA
PEQUEÑOS ANIMALES
Prof. José Luis Morales López
ÍNDICE
CATETERIZACIÓN DEL CONDUCTO NASOLACRIMAL
·
Pasaje de un catéter nasolacrimal
ENUCLEACIÓN DEL GLOBO OCULAR
·
Enucleación incluyendo la
conjuntiva
·
Enucleación sin incluir la
conjuntiva
Los ojos del gato son los receptores del sentido
especial de la vista. Cada ojo es un instrumento óptico vivo que hace las
funciones de una cámara, una planta hidroeléctrica y una computadora. El ojo
responde a la luz en su campo visual mediante un obturador, el iris, que
funciona como un diafragma que controla la cantidad de luz que entra. Después,
los receptores de la retina convierten esos fotones en energía electromecánica.
Dentro de las múltiples capas de la retina,
tiene lugar un proceso, similar al procesado de signos en un microchip
integrado en los circuitos de un ordenador. Esta información es enviada a
numerosos sistemas del tronco del encéfalo y localizaciones corticales para el
desarrollo de una respuesta a la imagen captada en el campo de visión.


Radiografía lateral del
cráneo Radiografía
dorsoventral
ÓRBITA
En el gato, un carnívoro
predador, la órbita está abierta (incompleta o sin hueso desde la región
temporal o cigomática). Está conectada por el ligamento orbitario, a modo de continuidad
con el tejido blando en la fosa temporal. Típico del gato, como animal cazador,
es poseer unos prominentes globos oculares situados en el plano frontal de la
cara. Están dispuestos formando un ángulo de 10 a 15 grados ente ellos, lo que
trae como consecuencia un gran campo visual binocular y una extensa vista
panorámica que varía entre 250 y 280 grados.
HUESO
DE LA ÓRBITA
El hueso de la órbita está
compuesto a su vez de seis huesos: el hueso palatino, esfenoidal, maxilar,
cigomático y frontal. El borde rostral del hueso de la órbita está demarcado
por el hueso frontal, maxilar, lacrimal y cigomático. El hueso lacrimal está
ubicado en el borde medial de la órbita
y contiene la pequeña fosa lacrimal y el pequeño canal lacrimal. El arco medial
de la órbita está definido principalmente por el hueso frontal y parte del
lacrimal, palatino y esfenoides. El arco lateral está constituido por los huesos cigomático y maxilar, con el
ligamento orbitario uniendo el pequeño espacio entre los salientes de estos
huesos. El extremo caudal de la órbita está definido por los huesos
preesfenoides y basisfenoides. El hueso preesfenoides está horadado por el
canal óptico. La gran cisura orbitaria está localizada en la sutura entre el
preesfenoides y basisfenoides. El basisfenoides es atravesado por el agujero
oval y redondo. El borde ventral del hueso de la órbita está delimitado por una
delgada prolongación del maxilar, localizado rostralmente en la órbita, justo
dorsal al diente molar.
TEJIDOS BLANDOS DE LA ÓRBITA
La porción no ósea de la órbita está constituida por
dos regiones: el área intraperiorbital y el área extraperiorbital. Las
patologías del tejido blando de la órbita pueden ocurrir en un área, pero
raramente afecta a ambas. Los signos patológicos de un área difieren de la
otra.


El globo ocular, los músculos extraoculares, la glándula lacrimal,
los nervios, y la gran cantidad de vasos sanguíneos del ojo, están rodeados por
una fascia delgada y dura, con forma de cono de helado, llamada la vaina
periorbitaria o periórbita. Este “cono” se presenta ancho rostralmente y se va
estrechando hasta un vértice caudalmente en dirección ventromedial para rodear
al canal óptico y la cisura orbitaria. La grasa se encuentra dispersa dentro de
la vaina periorbitaria y separa los músculos extraoculares.
El
área extraperitoneal se encuentra situada entre el hueso de la órbita y la
periórbita y está ocupada principalmente por músculo, excepto a lo largo de la
pared medial del hueso; éste es el lugar que más frecuentemente se altera
patológicamente. El área extraperiorbital ventral (suelo) se compone de los
músculos pterigoideos medial y lateral. La
mayoría de la extensión rostral de la región extraperiorbital (techo)
está parcialmente cubierta por el hueso frontal, mientras que la mayor parte del borde del techo y el borde
lateral extraperiorbital están formados por el músculo temporal. La glándula
salivar cigomática se ubica en el área extraperiorbital rostrolateral.
·
Músculos
extraoculares
Los músculos extraoculares
son el músculo recto dorsal, recto lateral, recto ventral, recto medial,
oblicuo dorsal, oblicuo ventral, y retractor del globo ocular (con cuatro
vientres musculares). La función de estos músculos es mover el globo ocular
dentro de la órbita. El músculo recto y el retractor de globo ocular se
originan a unos milímetros del vértice de la órbita y se insertan mediante
grandes inserciones tendinosas en el ecuador del globo ocular.
Los vientres musculares del
músculo retractor del globo ocular son de tamaño diferente, el par ventral es
dos veces mayor que el par dorsal. Su origen está en la pared medial de la
cisura orbitaria, justo dorsalmente al origen del músculo recto ventral. Una
línea imaginaria conecta los puntos de inserción del músculo retractor del
globo ocular al mismo, formando un trapezoide.
De esta forma, resulta que
las dos inserciones ventrales del músculo retractor del globo ocular se
insertan ventralmente a la porción e inserción del músculo recto medial,
mientras que los otros tienen la misma posición relativa al músculo recto
lateral. Las dos inserciones dorsales del músculo retractor del globo ocular
tienen lugar próximas al músculo recto dorsal.
Los
músculos rectos de los felinos tienen sus inserciones muy posteriores al limbo.
Los músculos rectos dorsal, medial y
lateral se originan en el borde del canal óptico, mientras que el músculo recto
ventral lo hace sobre la pared medial de la cisura orbitaria. El músculo recto
lateral se origina dorsalmente al m. recto ventral, y sobre el espacio que
queda entre los músculos recto lateral y recto dorsal camina el retractor del
globo ocular varios nervios, que pasan
por el interior del cono de músculos.
·
Vasos sanguíneos
La
red vascular de las arterias y venas que soportan la órbita y el globo ocular
en el gato es generoso, inusual y complicado.
La
arteria maxilar, un ramo de la carótida externa, camina dentro de un gran plexo
vascular llamado la rete mirabile de
la arteria maxilar (red maxilar), la cual
da origen a la mayoría de las arterias orbitarias. Esta red maxilar está
formada por tanto o más venas que arterias, gracias al gran número de pequeñas
y grandes venas que lo drenan. La red maxilar tiene una parte extraperiorbital
y otra intraperiorbital. Varios ramos arteriales surgen de la red y de la
arteria maxilar para regar la órbita y el ojo; éstas incluyen las arterias
ciliar, etmoidal externa, cigomática, lacrimal, muscular, ramos de la red y
arterias rostrales profundas del temporal. Las grandes arterias de la red
maxilar, las arterias ciliares, abrazan el curso del nervio óptico y, antes de
llegar al globo ocular, se dividen en muchas arterias ciliares posteriores
cortas. Varios ramos de las arterias retinianas provienen de las arterias
ciliares posteriores cortas, y antes de entrar en la retina atraviesan el disco
óptico. Dos arterias ciliares posteriores largas salen directamente de la red
maxilar, y caminan rostralmente junto al nervio óptico y después por distintas
zonas del globo en el meridiano horizontal, donde penetran la esclerótica y
entran en la coroides justo detrás del ecuador.
El
resto de las arterias riegan los párpados y órbita, así como las áreas
extraoculares. La arteria cigomática surge de la red maxilar y riega la piel de
la comisura lateral. La arteria lacrimal también surge de la red maxilar,
llegando a la glándula lacrimal, y junto a las ramas de las arterias temporal y
cigomática forman la arteria palpebral lateral que riega la conjuntiva y
párpados. La arteria etmoidal externa e interna suplen el área frontal del ojo.
La arteria muscular, como su nombre indica, es la principal suplidora de los
músculos extroculares, mientras que la arteria temporal rostral profunda riega
el músculo temporal. La arteria oftálmica (la cual se corresponde con la
arteria oftálmica interna en otros animales) está ausente en al mayoría de los
gatos. Si se presenta, se origina en la región rostral del circulo arterial,
pasando junto el nervio óptico a través del canal óptico para unirse a la
arteria ciliar. La arteria maxilar da origen a la arteria que suple el tercer
párpado y la arteria infraorbitaria. La gran arteria malar se deriva de la
arteria infraorbitaria, y se divide en la arteria medial palpebral que riega la
parte medial de los párpados superior e inferior y el tercer párpado. La
arteria palpebral medial se anastomosa con la arteria palpebral lateral.
La red maxilar es drenada
primariamente por el plexo oftálmico, al cual se une la arteria maxilar, y por
las pequeñas venas orbitarias que caminan a través de la cisura orbitaria y el
canal óptico. La red maxilar tiene tres venas principales que caminan dentro de
la periórbita: La vena supraorbitaria y las dos venas orbitarias ventrales. La
vena supraorbitaria entra en la red intraperiorbitaria y desemboca en la vena
dorsal del vértice, la cual riega la porción anterior del globo ocular. Las dos
venas orbitarias ventrales riegan el interior de la porción extraperiorbital de
la red antes de pasar a través de la periórbita. La vena orbitaria ventral
lateral desemboca en al vena ventral del vértice. Cada vena del vértice deja el
globo ocular sólo a unos milímetros del limbo, y pueden ser fácilmente dañadas
por algún traumatismo o durante la
cirugía de la porción anterior. Las venas ciliares posteriores entran
directamente a la red maxilar, desembocando en las venas retinianas del globo.
·
Nervios
El
nervio óptico entra en el cono de la periórbita a través del canal óptico. El
nervio oculomotor (par III), troclear (IV), oftálmico -ramo del nervio
trigémino(VI)-, y el nervio abducente (VI) entran en la región intraperiorbital
a través de la cisura orbitaria.
Nervio óptico
El gato
tiene aproximadamente 193000 axones en el nervio óptico que transmiten la
información obtenida en la retina al cerebro. La estructura del nervio óptico
es diferente a la de otros pares craneales de la región orbitaria, ya que está
envuelto por las meninges que se continúan hasta el cerebro. Los largos axones
que forman el nervio óptico se originan en la capa ganglionar de la retina y se
extiende ininterrumpidamente a través del quiasma óptico y tracto óptico hasta
hacer sinapsis en el núcleo del sistema cerebral. La mayoría de las fibras son
fibras de la visión, algunas son fibras pupilomotoras para reflejar la luz pupilar, y otras llegan
desde los músculos que regulan el paso de la luz (evitan el reflejo deslumbrador).
El
segmento nervioso que va desde el disco óptico al quiasma es el nervio óptico.
Clínicamente puede ser subdividido por su localización en las porciones intraocular, orbital,
intracanalicular e intracraneal; esta clasificación es utilizada para la
localización del lugar exacto de lesiones patológicas. En el gato, se pueden
identificar tres axones distintos en el nervio óptico, que pueden ser
identificados en base al diámetro de sus axones, y que se corresponden con tres
tipos de células ganglionares retinianas defunciones y morfologías distintas:
células X, células Y y células W. En el gato, ninguno de los axones de la
porción ocular del nervio óptico están
mielinizados cuando convergen al salir del globo ocular por el disco óptico,
pero estos axones se mielinizan posteriormente en la lámina cribosa de la
esclerótica. Esta mielinización, a lo largo de las cubiertas de las meninges,
hace que se incremente el diámetro del nervio óptico después de salir del ojo
dentro de la órbita.
El
segmento orbital es excesivamente largo, observándose una media flexura durante
la tecografía óptica. La porción intracanalicular (dentro del canal óptico) y
el segmento intracraneal son pequeños.
Dentro del quiasma óptico
normal del gato, donde los dos nervios ópticos emergen, ocurre una
decusación de aproximadamente el 65% de
las fibras de los axones del nervio óptico procedentes de la región nasal de la
retina que cruzan al lado contrario, mientras que aquéllos de la región
temporal de la retina que permanecen ipsilaterales hasta entrar en el tracto
óptico.
Nervio
oculomotor
El nervio oculomotor controla el
reflejo luminoso pupilar, el movimiento del párpado y la motilidad ocular. El
mayor de los pares craneales, emerge a
través de la cisura orbitaria, tras originarse en el núcleo oculomotor y el núcleo parasimpático del par
craneal III. Se divide en dos ramos tras entrar en el espacio
intraperiorbitario. Daños en el ramo proximal del n. oculomotor pueden causar
un oftalmoplejía externa (ptosis; estrabismo lateral con incapacidad para rotar
el globo dorsalmente, ventralmente o
medialmente; y la presencia constante de una pupila dilatada). El ramo dorsal
del nervio inerva a los músculos recto dorsal y elevador palpebral superior. El
ramo ventral da inervación a los
músculos oblicuo ventral, recto ventral y recto medial y conduce fibras
preganglionares parasimpáticas al ganglio ciliar. Estas fibras parasimpáticas
son pequeñas, mielinizadas y se concentran alrededor de la periferia del nervio
oculomotor, haciéndolo particularmente y preferentemente vulnerable a injurias.
Ocasionalmente, un gato es encontrado con una visión normal y unas pupilas
fijas y dilatadas secundario a la denervación de estas fibras parasimpáticas,
pero sin daño aparente en el funcionamiento de los músculos extraoculares.
Nervio troclear
El nervio troclear inerva al músculo
oblicuo dorsal. Ante un daño en este nervio, se observa una extorsión del ojo
por la acción del m. oblicuo ventral.
Clínicamente, la extensión dorsal de la pupila está rotada temporalmente, así
como los vasos retinianos dorsales. Las
lesiones centrales que involucran el
núcleo troclear produce este estrabismo en el ojo contralateral, ya que cada
nervio troclear cruza al lado contrario.
Nervio
trigémino
El nervio oftálmico, ramo del nervio trigémino es
puramente sensitivo, pues recoge la sensibilidad del globo ocular. La
inervación sensorial de la piel periocular por el nervio oftálmico se solapa
con la del n. Maxilar. El nervio oftálmico entra en el área intraperiorbital a
través de la cisura orbitaria y tiene muchos ramos. Los ramos del n. frontal
dejan la cisura orbitaria y confieren inervación sensorial al párpado superior
y la frente. Las fibras simpáticas postganglionares del ganglio cervical
craneal se fusionan con el n. nasociliar para crear un nervio mixto (sensorial
y postganglionar simpático) el cual curiosamente envía un ramo sensorial a través del vientre del
músculo recto lateral; este ramo luego pasa cerca del ganglio nasociliar (en el
gato, las fibras simpáticas no atraviesan el ganglio ciliar). El nervio
maxilar, ramo del trigémino, deja el cráneo por el agujero redondo y entra en
el área de la red maxilar. Inmediatamente después de abandonar esta área, junto a los ramos nerviosos de los nervios
cigomático y lacrimal se dirige hacia la nariz.
El
nervio cigomático da sensibilidad a los párpados, cerca de la comisura lateral
y la región temporal del oído externo. Ocasionalmente, el nervio lacrimal surge
del nervio oftálmico en el gato. Inerva la glándula lacrimal y sus ramos
continúan rostrodorsalmente a la piel de esta área.
CONJUNTIVA
La conjuntiva bulbar es una
capa delgada, vascularizada y transparente que cubre la parte anterior del
globo ocular desde el limbo hasta el fórnix, donde se continúa con la
conjuntiva palpebral sobre la superficie interior de los párpados.
APARATO LACRIMAL
El
aparato lacrimal es el responsable de la producción de lágrimas, gracias a la
glándula lacrimal, glándula del tercer párpado y las glándulas lacrimales accesorias.
También es responsable del drenaje de la lagrima desde el ojo hasta la cavidad
nasal mediante los puntos y canalículos lacrimales, el saco lacrimal, el
conducto nasolacrimal y el punto nasal.
La
salud de la superficie ocular (conjuntiva
y córnea) depende de la regular secrección de lágrimas y de su correcta
eliminación por el aparato de drenaje nasolacrimal.
34: Párpado inferior 35: Párpado superior 36: Comisura lateral 37: Comisura medial 38: Tercer párpado 39: Glándula del 3ª párpado 40: Glándula lacrimal 41: Conductos excretores 42: Puntos lacrimales 43: Canalículo lacrimal 44: Saco lacrimal 45: Conducto
nasolacrimal

La
cubierta periorbital de divide para
envolver la grande y enrojecida glándula lacrimal localizada en la órbita
dorsolateral. La glándula está en contacto con la apófisis cigomática del
frontal, y su borde anterior permanece muy cercano al limbo. Es fina y
ligeramente lobulada. Histológicamente, es una glándula de tipo seroso y
tubuloalveolar
y es la mayor productora de lágrimas. Estas lágrimas
entran en el saco conjuntival mediante numerosos conductos microscópicos y se
distribuyen por la córnea por la acción de la gravedad y del parpadeo. La
glándula del tercer párpado, contribuye a la producción de lágrimas
significativamente pero en menor medida. La última contribución se debe a las
glándulas lacrimales accesorias, situadas cerca del margen del párpado y que
incluyen las glándulas tarsanas, las glándulas ciliares y las glándulas
sebáceas.
Las lágrimas son conducidas a través de los puntos
lacrimales dorsal y ventral, los cuales se encuentran sobre la conjuntiva
palpebral como unas pequeñas aperturas
cerca del límite medial de las aperturas de las glándulas tarsianas.
Desde los puntos, el canalículo dorsal y ventral abandona la poco desarrollada
dilatación llamada saco lacrimal, ubicada en la fosa lacrimal del hueso
lacrimal. Desde el saco, el conducto nasolacrimal pasa atravesando el canal
óseo sobre la superficie medial de la maxilar y luego atraviesa un canal de
tejido blando en la nariz que se abre en el meato ventral de la cavidad nasal.
BULBO OCULAR
El bulbo ocular (globo
ocular) del gato llena extensamente la órbita rostral y no puede ser fácilmente
desplazado en ninguna dirección mediante la presión de un dedo. El eje
anteroposterior es ligeramente más largo que los ejes vertical u horizontal. El
globo ocular se compone de tres envueltas de tejido (fibroso, vascular y
nervioso) que encierran las cámaras internas y las lentes. Está
internamente dividido por el iris y las
lentes en las cámaras anterior y posterior, las cuales están completamente
separadas una de otra. Estas cámaras están separadas de la cámara vítrea por
las lentes y los ligamentos zonulares.
El fondo, es un término
usualmente utilizado en oftalmología para referirse a varias estructuras del
hemisferio posterior del globo ocular que pueden ser vistas a través de la
córnea normal, pupilas y lentes. Éstas incluyen la retina, vasos retinianos,
disco óptico, tapetum lucidum y coroides no tapetal.
TÚNICA FIBROSA
La
túnica fibrosa es la envuelta de tejido conectivo más externa de las tres capas
oculares y está compuesta por la limpia
y transparente córnea anteriormente y la blanca y opaca esclerótica
posteriormente. La esclerótica se une a la córnea en una zona de transición, el
limbo, el cual puede ser identificado por una zona o banda blanquecina anteriormente.
·
Córnea
Como animal nocturno, la gran córnea
de los felinos comprende alrededor del 30% de la túnica fibrosa del globo
ocular. La córnea es ligeramente cónico y es la mayor superficie refractante
del ojo, con una mayor curvatura que la esclerótica. Es de forma circular, pero
su diámetro vertical es ligeramente menor que el horizontal. Su perímetro es
ligeramente más grueso que el centro.
La córnea del gato se compone histológicamente de cuatro capas: el
epitelio anterior, estroma, membrana limitante posterior y el epitelio
posterior.
Normalmente
la córnea no contiene vasos sanguíneos.
·
Esclerótica
La esclerótica es un tejido viscoelástico
cuya elasticidad ayuda a mantener la forma del ojo, pero esta elasticidad
disminuye con la edad a causa de cambios en el colágeno. El grosor de la
esclerótica varía considerablemente. El segmento posterior es bastante delgado,
y hay áreas delgadas localizadas anteriormente
en las inserciones de los músculos extraoculares. En general, la
esclerótica es blanca en las zonas finas y oscura en la región posterior y del
limbo. Posteriormente, el color oscuro
se debe a los pigmentos coroidales que
se transparentan, mientras que en la región del limbo se crea un anillo oscuro perilimbal. Estas áreas oscuras
normales pueden ser confundidas con tumores pigmentarios, especialmente en el
ojo enucleado.
Posteriormente,
la esclerótica está cubierta por una serie de pequeñas aperturas, el área
cribosa, por donde sale el nervio óptico del globo ocular.
CATETERIZACIÓN DELCONDUCTO NASOLACRIMAL
El aparato lacrimal
comprende dos sistemas diferentes, el aparato secretor y el excretor. Los
trastornos que afectan estos dos sistemas tienen un lugar común y su examen
debe ser claramente individualizado. Las alteraciones del aparato excretor sólo
raras veces tienen alguna consecuencia sobre el ojo, pero no se puede decir lo
mismo del aparato secretor, ya que las lágrimas juegan un papel funcional en la
conjuntiva y la córnea como lubricantes, limpiando y actuando como
antisépticos. En la mayoría de los casos, los desórdenes del aparato lacrimal
excretor están caracterizadas por un reflujo de lágrimas desde los conductos
lacrimales, lo cual es llamado epífora. Las alteraciones en el aparato secretor
son mucho más variadas y a menudo afectan a otras estructuras oculares,
causando en particular la QCS.
En los felinos, en especial gatitos, después de las
virosis respiratorias superiores intensas no son raras la cicatrización y el
bloqueo de los puntos y conductos nasolacrimales. También aparece en casos de
epíforas causadas por obstrucciones
bajas de la vía lácrimo-nasal, muy frecuente en Persas braquicéfalos,
debido al sinuoso trayecto del conducto nasolacrimal que poseen. Si los puntos
y conductos no son canulados, la conjuntivorrinostomía o los procedimientos de
drenaje hasta la cavidad bucal (conjuntivobucostomía) son la única solución,
excepto la extracción de una parte de la glándula del tercer párpado, cuyo
riesgo es la inducción de QCS. Estas técnicas en general, son puestas en
práctica por oftalmólogos veterinarios en pacientes sin indicios de
conjuntivitis activa o enfermedad respiratoria crónica.
Si hay enfermedad respiratoria
recurrente, se realizan la serología para el ViLeF y el examen minucioso por
evidencia de queratitis herpética. La infección respiratoria alta recurrente y
la queratitis con sinusitis ocasional son comunes en el Siamés y Abisinio.
Otro caso en que está indicada esta
técnica es en la dacriocistitis, infección del saco lacrimal que se acompaña de
una supuración crónica. Su diagnóstico se basa en la cateterización de las vías
lacrimales, lo que permite la evacuación del pus y cuerpos extraños del punto
lacrimal opuesto al que se le inyectó el líquido. Las espigas de gramíneas son
los cuerpos extraños que más comúnmente provocan dacriocistitis, por penetrar
en un punto lacrimal y su canalículo, lo que provoca una obstrucción que impide
el drenaje de lágrimas al saco lacrimal.
Pasaje de un catéter nasolacrimal
En
la canulación retrógrada de un punto lacrimal obturado, el meato nasal del
conducto nasolacrimal es sondado utilizando nylon 2/0. La sonda es pasada a fin
de elevar la conjuntiva obstructiva que se secciona. Este procedimiento resulta
más ventajoso para el punto superior y es más complicado pasar el nylon hacia
el punto inferior desde el extremo nasal.
Si se pretende la corrección de una obstrucción
recurrente, se procede a la cateterización ductal nasolacrimal permanente,
mediante la colocación de una endoprótesis de poliuretano (stent nasolacrimal).
En primer lugar, una hebra
de nylon monofilamento (2/0 con extremo
alisado) es pasada mediante el punto superior para emerger por la nariz. Si en
el saco hay una obstrucción, el conducto es enhebrado desde el extremo nasal y
el filamento se manipula para emerger desde el punto superior. (Fig. 1). A
continuación un tubo de polivinilo o polietileno (PE90) delgado con extremo
biselado es montado sobre la hebra. Con pinza de Halsted se sujeta al tubo por
detrás y se lo tracciona desde el extremo nasal mediante la pinza sobre la
hebra (Fig. 2). El ingreso del tubo en
el punto se hace con cautela. Nota: El punto inferior también puede ser
utilizado si el enhebrado se efectúa por este punto. El tubo es pasado a lo
largo del conducto nasolacrimal atravesando cualquier obstrucción (Fig. 3). El
tubo es suturado en el lugar durante 2-3 semanas. Aunque pocas veces
necesarios, los collares protectores evitarán la automutilación (Fig. 4).


Figura 1 Figura 2


Figura 3 Figura
4
Intubación bicanalicular
Consiste en introducir un tubo
de silicona que comunique los dos puntos lacrimales. De esta manera, quedan
canalizados los canalículos lacrimales.
La sonda puede ser guiada
por un monofilamento para después introducir un tubo de silicona o Teflón.
Seguidamente, el monofilamento se anuda y se cierra el tubo para conseguir una
comunicación duradera entre las vías lacrimales superiores e inferiores.
Esta
técnica es muy útil para reparar un canalículo tras una laceración.


Reparación de laceración
del canalículo Técnica
de intubación canalicular
![]()


Intubación bicanalicular
Dacriocistorrinografía
La
dacriocistorrinografía es una radiografía de contraste del conducto
nasolacrimal, que permite observar alteraciones en su trayecto: obstrucciones,
tumores, etc.

![]()


Las indicaciones para la enucleación del globo ocular comprenden
un ojo dolorido con ceguera o daño irreversible como resultado de traumatismos
graves, panoftalmitis, glaucoma o una neoplasia intraocular que no puede ser
tratada localmente.
Enucleación
del globo ocular incluyendo la conjuntiva
El objetivo es extraer el ojo
por completo, de manera que la neoplasia intraocular (quizá todavía sin
diagnosticar) no pueda hacer metástasis, sin la complicación de hemorragias o
infecciones, y mientras todavía se alcanza un efecto cosmético razonable.
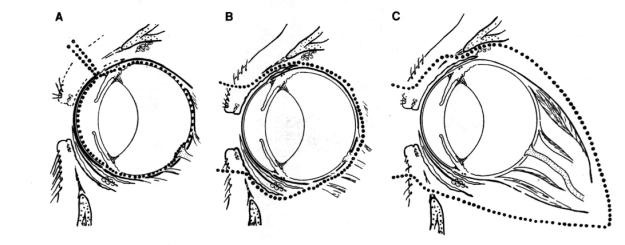
Evisceración del globo ocular (A).
Enucleación del globo ocular incluyendo
la conjuntiva (B). Exenteración de la órbta (C).
Previo a la cirugía el paciente debe recibir antibióticos bucales o parenterales (por ej. , amoxicilina con ácido clavulánico) y examinado una vez más para confirmar que el ojo a enuclear es realmente el enfermo. Bajo anestesia general, se prepara el campo operatorio, con la desinfección que incluya a la conjuntiva y córnea así como también a la piel. La fisura palpebral se puede dejar abierta o es cerrada con clips o suturas, o con pinzas de campo o de Allis. Se practica una incisión elíptica alrededor de la abertura ocular, a 3-5 mm de los bordes palpebrales, e incluyendo a las glándulas tarsales. La piel palpebral superior e inferior entonces se libera desde el tejido subconjuntival. Durante esta disección no se debe aplicar presión sobre el globo ocular. El tabique orbital es perforado y la abertura es agrandada primero hacia medial y luego hacia lateral, y alrededor del canto lateral. La esclerótica se diseca en forma roma y la divulsión es continuada sobre la esclerótica a lo largo del limbo y alrededor del ojo, excepto en el canto medial. Si la disección preparatoria tuvo la cercanía suficiente a la esclerótica, por lo usual no existen inconvenientes con las hemorragias. La piel del canto medial es liberada del tabique y el septo medial también es perforado. La disección se extiende sobre la parte medial de la esclerótica, paralela al limbo. Los cuatro músculos oculares rectos son liberados y seccionados sobre la esclerótica. Ahora debería ser posible la rotación ocular a través de los 360 grados. El pedúnculo del ojo es clampeado con pinza curva fuerte (por ej., Mixter-Baby) después de lo cual se lo puede seccionar sobre el clamp.
La herida es cerrada con 3 ó 4 puntos en
U planos de material absorbible 3-0 o 4-0 como la poliglactina. Estas suturas
son colocadas a 10-15 mm desde los bordes lesionales. Antes de ajustar la
última sutura el clamp es retirado con cautela desde el pedúnculo, el cual no
ha sido ligado. La colocación de estas suturas produce una gran cresta de piel.
Los bordes de la herida son cuidadosamente cerrados con puntos interrumpidos
simples, con un intervalo aproximado de 5 mm, empleando el mismo material de
sutura. Se aplica presión sobre la piel orbital para asegurar que la herida no
tiene derrames. La herida puede ser cubierta con algodón y un vendaje. El
propietario debe ser informado sobre la posibilidad de algunas gotas de sangre
en la ventana nasal del mismo lado (que salen mediante el conducto
nasolagrimal).
El tratamiento postoperatorio consiste en la
continuación de la antibioterapia durante 4 días. Las suturas son extraídas
después de 10-12 días. La cresta se aplana y queda un borde similar a una ceja.
El globo ocular es remitido para el examen patológico, de manera especial para
determinar si existe malignidad intraocular.
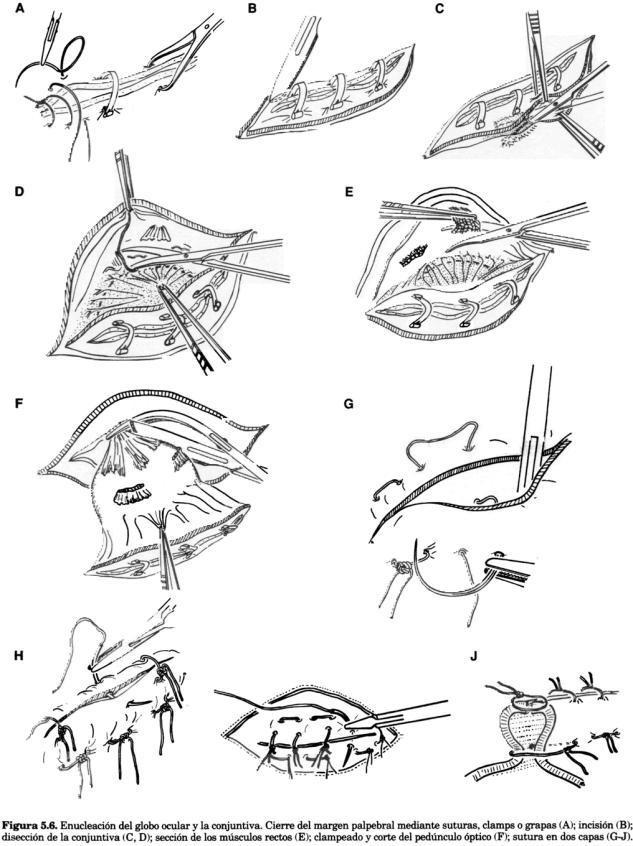
Enucleación del globo ocular y conjuntiva
Evisceración del globo ocular
Enucleación del globo ocular sin incluir
la conjuntiva
En este procedimiento los contenidos del ojo son extraídos, pero la esclerótica y la córnea se dejan intactas y se inserta una bola artificial para prevenir el colapso. Si no existen complicaciones, se alcanza un buen efecto cosmético. Sin embargo, esto no es de interés para el paciente. En el 10-20% de los casos pueden existir complicaciones a corto plazo. En particular, el hecho de que las neoplasias intraoculares con frecuencia no puedan ser reconocidas durante el examen prequirúrgico (cerca del 13% de los ojos buftálmicos) es un riesgo para el paciente que éticamente no se compensa con los deseos estéticos del propietario, a quien es esencial brindarle una explicación adecuada. En este procedimiento sólo el globo ocular es extraído. Algunos cirujanos preservan la conjuntiva para prevenir la tracción del tegumento dentro de la órbita. Los márgenes palpebrales son extraídos y la herida es cerrada sobre los tejidos conjuntivales. Esto puede conducir a la actividad de los tejidos glandulares remanentes, con el resultado de una cavidad orbital fluctuante. Por tales razones, se prefiere la remoción del globo ocular, incluyendo la conjuntiva.
La enucleación del globo ocular puede hacerse a los efectos de facilitar la posterior introducción de un ojo artificial. Los ojos artificiales (en la forma de cáscara, con iris y vasos conjuntivales pintados) deben ser extraídos con regularidad desde el saco conjuntival para la limpieza de la lente de contacto protésica y del saco. Este procedimiento preserva los anexos oculares. El globo ocular es aislado mediante incisión en el limbo, disección a través de la cápsula de Tenon e identificación de los músculos extrínsecos incluyendo a los rectos, oblicuos y retractar ocular cónico. Estos músculos deben ser seccionados lo más cerca posible de la esclerótica. Una esfera protésica se coloca en el cono orbital y los músculos son fijados a la misma o sobrehilados sobre la esfera para permitir el movimiento posterior de la prótesis. La conjuntiva entonces es sobrehilada y un adaptador plástico es colocado en el fondo de saco para prevenir la contracción y brindar sostén de la lente de contacto protésica. Este procedimiento requiere la pericia de un cirujano oftálmico. Pocos profesionales realizan este procedimiento debido a los costos y laxitud de los párpados en los felinos, que puede llevar a la pérdida de la lente de contacto onerosa. Debido al costo y la dificultad para alcanzar un resultado satisfactorio, se prefiere la enucleación con remoción directa de la conjuntiva total.
BIBLIOGRAFÍA
·
Atlas of Feline
Anatomy for Veterinarians
Hudson & Hamilton
Editorial WB Saunders Company
·
Small Animal Ophtalmology
Robert L. Peiffer, Jr
& Simon M. Petersen-Jones
Editorial Saunders
·
Small Animal Ophtalmology (A problem-Oriented
Aproach)
Robert L. Peiffer JR
Editorial Saunders
·
Ophtalmologie du Chien
Practique
médical et chirurgical de l’animal de compagnie
Supplement du nº 4, Octobre 1997, tome 32
·
Oftalmología
Felina, Atlas y Texto
Keith C. Barnett y Sheila M. Crispin
Editorial
Inter-Médica
·
Atlas
de cirugía ocular veterinaria
Cirlaco Tisla
Ediciones
Continental
·
Atlas
de Radiología del Perro y el Gato
H. Schebitz, H. Wilkins
Editorial Grass
·
Fundamentos
de Oftalmología Veterinaria, 2ª Edición
Slatter
Intermédica